糖尿病并发症(Diabetes Complications)是指在糖尿病基础上继发的疾病,糖尿病并发症可累及全身各个器官系统,包括心血管、脑、肾脏、神经、视网膜、皮肤及四肢等,可发生心肌梗死、脑血管疾病、肾功能衰竭、酮症酸中毒、非酮症高渗性昏迷等严重致残、甚至危及生命的并发症。糖尿病的危害主要来自并发症,值得庆幸的是,糖尿病的各种并发症是可以预防的,尽早预防是防治本病的关键。
糖尿病各类并发症的发生率有所不同,总的来说,糖尿病并发症好发于老年、病程较长、血糖控制较差的糖尿病患者。
国内资料证实,糖尿病患者中有糖尿病肾病的占1/3以上,肾功能不全者高达6.5%,其中到了尿毒症阶段的有1.2%,病程超过25年的糖尿病患者中,糖尿病肾病发生率高达25%~40%。
糖尿病可导致视网膜病变、白内障、青光眼等多种眼病,患病率约35%,其中糖尿病视网膜病变发生率最高。
在糖尿病患者中糖尿病足的发生率约为15%。
糖尿病高渗性昏迷在夏季多发。
糖尿病并发症按发病的急缓程度可分为急性并发症和慢性并发症。
低血糖、酮症酸中毒、非酮症高渗性昏迷、乳酸性酸中毒等。
糖尿病神经病变、糖尿病性胃轻瘫、糖尿病肠病、糖尿病神经源性膀胱病、勃起功能障碍、糖尿病肾病、糖尿病性心脏病、糖尿病足、糖尿病性骨质疏松、糖尿病并发感染、糖尿病性皮肤病等。
不同的糖尿病并发症有不同的分期,列举两个常见的糖尿病并发症的分期情况。
糖尿病肾病是一个逐渐进展的过程,临床分为五期,其中I、II、III期属于早期糖尿病肾病,此时病人无明显症状,尿常规化验结果正常或有轻微蛋白尿,经合理治疗多数可以逆转。而一旦出现大量蛋白尿或有明显的肾病症状,往往已进入IV期或V期,此时肾病已不可逆转,最终将发展为肾功能衰竭。
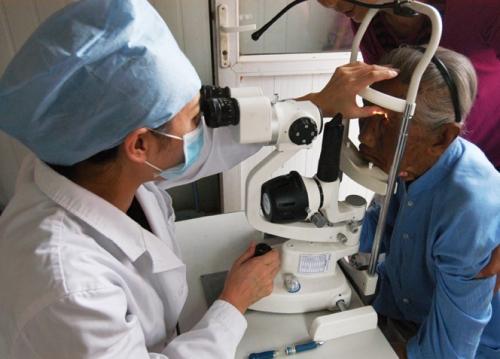
变按患者的病情发展阶段可分为6期,其中I、II、III期属于“非增殖性病变”,以药物治疗为主,部分严重非增殖型病变患者采用激光治疗,IV、V、VI期属于“增殖性病变”,以激光及手术治疗为主,这些阶段眼病就难以恢复了。
不同的糖尿病并发症有不同的分级,列举两个常见糖尿病并发症的分级情况
根据疾病的严重程度,可分4级:
糖尿病并发症主要与患者长期糖代谢紊乱、微血管病变、神经营养因子缺乏以及氧化应激损伤等因素有关,血糖控制不佳、高血压、高血脂、患病时间较长、年老等是糖尿病并发症的危险因素。
大多是由于糖尿病患者没能协调好饮食、运动和用药三者的关系所致,如降糖药服用剂量过大,用药后延迟进餐或没进餐,两餐间或睡前没及时加餐、空腹大量饮酒、运动量增加却没有及时加餐等。
当糖尿病患者在胰岛素严重缺乏时,机体不得不通过分解脂肪来获取能量,在此过程中人体会生成一类酸性物质——酮体,大量酮体聚积会导致酮症酸中毒。
当糖尿病患者出现感染、酮症酸中毒、高渗性昏迷等各种原因导致组织缺氧,引起乳酸生成增加,或肝病引起乳酸利用和清除减少,导致乳酸性酸中毒,多见于伴有全身性疾病或服用双胍类药物患者。
糖尿病神经病变与长期“糖代谢紊乱”、“微血管病变”、“神经营养因子缺乏”以及“氧化应激损伤”等因素有关,其中高血糖是最基本的病因,高血糖不仅会毒害神经细胞,还会引起机体的外周微血管病变,导致神经缺血、缺氧进而造成神经损害。
长期高血糖会损害支配膀胱和尿道的神经,导致膀胱逼尿肌或尿道括约肌出现功能障碍,进而引起排尿功能障碍。
如果糖尿病患者长期血糖控制不佳,高血糖会损害支配胃肠道的神经,导致胃肠功能紊乱。
糖尿病会损伤阴茎勃起相关的神经和血管功能,进而引起勃起功能障碍,此外,糖尿病患者常有焦虑、紧张等不良情绪,可导致心理性勃起功能障碍。
主要是由于糖尿病微血管病变所致,典型改变为微循环障碍和微血管基底膜增厚。
是由于长期糖代谢紊乱对眼底血管、神经、晶状体、玻璃体等组织的损害所致。
神经病变和血管病变是内因,感染和创伤是外因,神经病变可使糖尿病患者足部感觉迟钝,进而容易受伤,血管病变可使足部组织缺血、坏死,感染则使病变恶化更难控制。
主要与糖代谢紊乱、微循环障碍、神经病变、皮肤感染、药物过敏等因素有关。
不同的糖尿病并发症有不同的诱发因素。
凡能引起胰岛素活性严重缺乏的情况均能诱发酮症酸中毒,如胰岛素突然减量或突然中断治疗;
严重感染如肺炎、肠炎、尿路感染等;
降糖药物不规范使用;
某些影响糖代谢药物(如皮质激素等);
应激状态如急性心梗、脑血管意外、胰腺炎、外伤、手术、妊娠及分娩等;暴饮暴食、过度饥饿,摄入大量含糖饮料、酗酒等。
主要包括
不同的糖尿病并发症,症状不同。
轻者表现为饥饿感、心慌、出汗、手抖、面色苍白、软弱无力等症状,重者可神志不清、昏迷甚至死亡。
糖尿病典型症状加重如极度口渴、多饮、多尿、全身乏力等;消化道症状明显如厌食、恶心、呕吐、腹痛等;神经系统症状如头晕、头痛、表情淡漠、嗜睡、烦躁;脱水症状如口舌干燥、眼窝深陷、尿量减少等;重者可有休克症状如四肢湿冷,血压下降等;患者呼吸加深加快,呼气中有烂苹果味。
患者症状无特异性,轻者可有乏力、恶心、头昏、嗜睡;重者可有呕吐、腹泻、头痛、头昏、全身酸软、口唇青紫、呼吸深大、血压下降、心动过速、意识障碍甚至昏迷。
多见于60岁以上的老年人,典型症状为严重脱水表现和中枢神经系统损伤,往往有严重的意识障碍。
感觉神经病变时,轻者有肢端麻木感、蚁行感、针刺感、灼热感、发冷感、踩棉花感等,接触物品时有戴手套、戴袜套样感觉,重者对冷、热、痛等刺激毫无感觉,有的病人表现为自发性疼痛,似刀割火燎,夜间加重,让人彻夜难眠,病变最初局限于手指或脚趾,之后逐渐向上发展,症状昼轻夜重。
运动神经病变时,患者可有面瘫、眼睑下垂、眼睑不能闭合、口角下垂等症状;自主神经病变时,患者可有一系列心血管系统、消化系统、泌尿系统症状,如心跳加快、体位性低血压、消化不良、排尿异常、生殖系统异常、皮肤出汗异常、无症状性低血糖等。
可有腹胀、恶心、呕吐、腹痛、餐后早饱和体重减轻等症状。
表现为顽固性腹泻或便秘,腹泻为顽固性夜间腹泻或餐后腹泻,有些患者可表现为便秘与腹泻交替出现。
患者有尿潴留和尿失禁两种类型,尿潴留表现为尿等待、尿流慢而无力,重者可有排尿困难及尿潴留;尿失禁患者表现为尿频、尿液滴沥不尽、憋不住尿等。
患者早期无明显症状或仅表现为微量白蛋白尿,后期可有高血压、高血脂、蛋白尿、贫血、下肢浮肿、眼睑及面部水肿等症状,重者可有全身性浮肿。
糖尿病视网膜病变可引起眼前黑影、视物闪光感、视力减退、视野缩小等症状,发展到最后可导致失明;糖尿病性白内障可引起视力下降;糖尿病性青光眼可导致眼压升高,眼痛剧烈,视力急剧下降;糖尿病性屈光不正可引起视物模糊;糖尿病性眼肌麻痹可引起上睑下垂、眼球活动受限、复视等症状。

由于存在自主神经病变,糖尿病性冠心病往往症状不明显,患者可仅有头晕、乏力、胃肠道症状等,即使发生急性心梗,部分患者也没有明显的胸痛;糖尿病性心肌病初期可有胸闷、心悸、气短等症状,晚期可有呼吸困难、不能平卧等症状;糖尿病心脏自主神经病变可引起心率过快、体位性低血压等症状。
足部皮肤可有发红、疼痛、水肿、水疱、感染、溃疡等症状。
早期常无症状,随着病情进展逐渐有腰背疼痛、驼背变矮、四肢无力、小腿抽筋等症状,严重者容易骨折。
包括一系列皮肤病变,如皮肤瘙痒、皮肤感染、糖尿病性皮疹、丹毒样红斑、糖尿病性水疱病、皮肤坏死、糖尿病性黄瘤病、黑棘皮病等,不同皮肤病有不同的特征性症状。
糖尿病并发症较多,不同并发症表现出的症状也不尽相同,患者应积极控制血糖,关注身体变化,如果出现以下症状,均需及时就医。
内分泌科
当糖尿病患者出现饥饿感、心慌、出汗、乏力等症状时,需高度怀疑低血糖,应立即测血糖。
低血糖症的诊断标准:非糖尿病人血浆葡萄糖<2.8mmol/L或糖尿病人血浆葡萄糖<3.9mmol/L即可诊断。
诊断主要依据3点,
在排除其他疾病的情况下,如果患者有糖尿病史及排尿困难、尿潴留、尿失禁等症状,B超显示残余尿量异常增多,排除其他原因引起的泌尿道症状后,可诊断糖尿病神经源性膀胱病。
诊断主要依据:
诊断主要依据:
早期糖尿病肾病的诊断标准如下:如果糖尿病患者在3个月内连测2~3次,尿微量白蛋白排泄率均达20~200μg/min或24h尿白蛋白定量均达30~300mg/24h,同时排除了导致蛋白尿的其他原因,可诊断为早期糖尿病肾病(微量白蛋白尿期)。
凡糖尿病患者伴有腰背疼痛、乏力、驼背、身材变矮甚至骨折等症状,同时伴有尿钙排泄升高,提示可能存在糖尿病性骨质疏松,经过骨密度检查发现骨量减少可确诊。
医生一般会检查患者的体温、血压、呼吸、脉搏等生命体征,怀疑不同的糖尿病并发症时,会重点做不同的体格检查,怀疑糖尿病眼病时会检查患者的视力情况,怀疑糖尿病足时需进行糖尿病足的视诊、触诊,以检查患者是否有感觉障碍,怀疑糖尿病性皮肤病时,检查患者的皮肤状况等。
怀疑糖尿病并发症时,主要需做血糖检测,血、尿、二便常规,B超、心电图等检查,不同的糖尿病并发症有不同的重点检查。
肾活检:是诊断糖尿病肾病的金标准,取肾组织做病理学检查,如发现糖尿病肾病的特征性病理改变,则提示存在糖尿病肾病。
糖尿病酮症酸中毒时可有剧烈的腹痛、恶心、呕吐症状,应与常见的急性胰腺炎、胆石症、胆囊炎、急性阑尾炎等相鉴别。
糖尿病并发症的治疗目标是防治并发症继续进展,减少并发症带来的不良影响,主要采取药物治疗和必要的手术治疗。
糖尿病急性并发症一旦发生,大多病情危急,需立即进行救治。
意识清醒的轻症患者可立即进食高糖食品如糖果、甜饮料、饼干、面包等,15分钟后症状不缓解可重复进食一次,对于昏迷的重症患者,不要喂食喂水,以免误吸导致窒息,应立即给予高浓度葡萄糖溶液静脉输注。
治疗原则是恢复血容量、纠正失水、降血糖、纠正电解质及酸碱紊乱,去除诱因,防治各种并发症,包括大量补液、胰岛素治疗、补钾治疗、纠正酸中毒、针对病因治疗等。
迅速补足水分是抢救成功的关键,其他治疗措施还包括快速大量静脉补液;胰岛素治疗;纠正电解质紊乱;去除引起高渗性昏迷的诱因等。
发生率低,但死亡率高,以预防为主,一旦发生需积极治疗。寻找诱因(双胍类药物、胰岛素不足等),针对诱因治疗;缺氧患者给予吸氧;休克患者积极扩容;小剂量碳酸氢钠静滴纠正酸中毒等。
由于个体差异大,用药不存在绝对的最好、最快、最有效,除常用非处方药外,应在医生指导下充分结合个人情况选择最合适的药物。
不同类型的糖尿病并发症需要使用的药物不同,药物治疗的关键在于找准病因,对因治疗,并辅以适当的对症治疗,以延缓并发症的进展,减轻并发症对患者的健康影响。
尚无特效药物治疗,首先是积极治疗原发病,控制血糖水平,其次是给予神经营养药物,如甲基维生素B12以改善胃肠道神经病变,第三是缓解症状,可使用促进胃动力的药物如胃复安、吗丁啉等。
糖尿病性勃起功能障碍
首先要严控血糖,其次是应用改善微循环的药物如羟苯磺酸钙,以及营养神经的药物如甲基维生素B12等。
除用药严控血糖外,还要生活方式干预,积极用药降压、调脂、抗血小板,常用降血脂药物有他汀类、贝特类等,常用抗血小板有阿司匹林等。
治疗往往需要内分泌科、骨科、血管外科、矫形科等多学科参与,大体可分为全身治疗和局部治疗,全身治疗包括控糖、降压、降血脂、扩血管、抗感染、戒烟以及营养支持等。
以药物治疗为主,常用药包括钙剂、维生素D、二膦酸盐、降钙素、雌激素以及甲状旁腺素等,以弥补钙和维生素D的缺乏,防治骨折。
糖尿病并发症发生后,大多症状轻者不需要手术治疗,少数较严重者需要手术治疗。
如果有严重尿潴留,且经保守治疗无效,可考虑手术治疗,行膀胱造瘘术或膀胱颈切开术,以防长期尿路梗阻引起肾功能受损。
如果药物治疗及心理治疗无效,可考虑阴茎假体植入、阴茎血管动脉搭桥等手术治疗。
肾衰竭患者需进行透析或移植治疗。
对于较严重的糖尿病视网膜病变,需通过激光及手术治疗。
如果保守治疗无效,必要时可手术治疗,如冠脉支架置入术、冠状动脉搭桥手术等。
足部出现感染坏疽时需要定期清创换药,严重的足部坏疽需要做截趾、截足甚至截肢手术。
部分中医药对糖尿病并发症的防治有一定作用,如肾益化湿颗粒、金水宝等中成药对治疗早期糖尿病肾病可有一定作用,但患者在用药前需咨询正规医院的内分泌科医生,以免药不对症,或者药物的副作用损伤身体。
不同的糖尿病并发症预后不同。
糖尿病急性并发症如果能及时治疗大多可以治愈,慢性并发症如果病变较轻,患者症状较轻,可有治愈的可能,如果病变较重,患者症状明显,大多难以治愈,只能通过及时治疗来延缓并发症的进展。
糖尿病并发症大多无法自愈,一经确诊,需及时治疗。
糖尿病急性并发症如能尽早治疗,大多可以根治,糖尿病慢性并发症一旦出现,多难以根治。
不同的糖尿病并发症严重性不同,总体来说急性并发症大多病情危急,如不能及时治疗,可在短期内造成严重后果,慢性并发症大多会逐渐侵害机体各器官的功能。
短期轻度的低血糖不会对人体造成太大伤害,但长期或严重的低血糖则会造成血糖失控、大脑受损、诱发心血管疾病等问题,严重的低血糖如果抢救不及时,患者昏迷持续过久可导致死亡。
本病预后凶险,死亡率颇高,预后较差的患者多有以下特征
长期便秘会导致粪便毒素不能被及时排出,而是在体内被重吸收,加重病情;长期腹泻会导致机体营养不良及免疫力下降,严重腹泻还可诱发酮症酸中毒等急性并发症。
糖尿病高渗性昏迷如果诊治不及时,病情加重,后果严重,可出现一系列并发症:如血管栓塞、心力衰竭、肾功能衰竭、呼吸衰竭、应激性溃疡出血、血管内弥漫性凝血、脑水肿、严重心律失常、休克等,这些并发症多发于昏迷的患者。
糖尿病患者应改变不良的生活习惯,保持低盐、低脂肪的饮食。
积极治疗糖尿病,严控血糖、血压、血脂,不擅自调整降糖药或胰岛素的用药剂量,戒烟戒酒,规律作息,适当进行有氧运动可一定程度上预防糖尿病并发症的发生。

糖尿病视网膜病变患者,要避免剧烈运动,否则容易引起眼底出血,加重病情;糖尿病肾病患者可适当运动;糖尿病性心脏病患者,可在心脏功能允许的情况下坚持适当运动。
保持作息规律,避免过劳熬夜,戒烟限酒,控制体重。
保持心态平和,认识到并发症的预防重要性远大于治疗,日常注意预防并发症的发生。
在糖尿病肾病早期,患者往往没有任何症状,唯一的异常就是尿白蛋白有所增加,因此,定期检测尿白蛋白有助于早期发现糖尿病肾病,中华医学会糖尿病分会推荐,2型糖尿病患者应每年至少筛查一次。
严格遵守医嘱,合理使用降糖药和胰岛素,不要擅自调整剂量;要定时定量加餐,不能随意延迟进餐或不进餐,当有特殊情况影响进餐时,应及时调整用药剂量;如果运动前测得的血糖偏低,应适当加餐后再运动,当运动量临时增大时,要及时加餐。
避免空腹晨练,避免饮酒,尤其避免空腹饮酒,随身携带甜食,以备不时之需。
预防感染,规律饮食,规律使用胰岛素,预防酮症酸中毒。
多喝水,防止脱水造成血液浓缩,但不要喝含糖饮料,对老年人的各种感染、急性胃肠炎、脑血管意外等积极治疗。
有肝肾功能受损、心功能不全以及休克的糖尿病患者,忌用双胍类降糖药,日常生活中注意戒酒。
积极治疗糖尿病,严控血糖、血压、血脂,避免高血压及高血脂的发生,戒烟酒,定期去眼科检查。
积极治疗糖尿病,戒烟限酒,避免大量喝咖啡、浓茶,多吃含钙高的食品,如牛奶、鱼、虾米、豆腐等,同时多晒太阳补充维生素D,规律性的有氧运动如慢跑、步行、爬楼梯、打太极等,可预防骨质疏松。
勤洗澡勤换衣,保持皮肤清洁,避免皮肤受损,可预防皮肤感染;注意口腔卫生,养成早晚刷牙、饭后漱口的好习惯,可预防牙周感染;加强体育锻炼,多到户外活动,呼吸新鲜空气,并加强室内通风换气,秋冬季节少去人多的公共场所可预防呼吸道感染;多喝水,保持外阴清洁干爽可预防泌尿系统感染。
保持足部卫生,洗脚后用软毛巾擦脚,穿舒适透气的鞋袜,及时治疗足部疾病,足部的老茧、鸡眼等问题,不要擅自处理,最好找医生处理。
糖友们:一型糖尿病也被称作胰岛素依赖型糖尿病,在糖尿病总数中占有比例不多,但是儿童和青少年高发的慢性疾...
MORE+
糖尿病并发症的根源在哪? 北京中医药大学东直门医院 (三甲); 王世东主任医师;内分泌科 1、降糖不等于防治并发症...
MORE+
已经戴上 丹纳胰岛素泵 的糖友们,在长期的强化治疗中,依然要重视和控制糖尿病的并发症,其危害,就等于一个人...
MORE+
很多糖尿病患者虽然已经治疗了很长时间,但依然对糖尿病血糖控制范围不是很清楚,好泵网为您介绍一下最新的世...
MORE+
对于部分糖尿病患者来说:每天注射胰岛素的控糖方式是必须要坚持的治疗方案。除此之外,其他疗法都收效甚微,...
MORE+
监测血糖到底有啥意义: 血中的葡萄糖称为血糖(Glu)。葡萄糖是人体的重要组成成分,也是能量的重要来源,正常人...
MORE+
当前,有没有可以彻底治疗的方法,糖尿病控制不住,每天打针,好痛苦啊。现在就和大家分享一下治疗糖尿病的几...
MORE+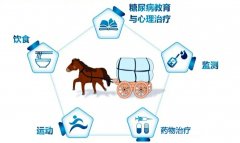
好泵网为您介绍目前 治疗糖尿病 的五驾马车:①饮食控制;②适量运动;③降糖药物;④病情监测;⑤学习糖尿病防治知...
MORE+